Focus sulla apnea ostruttiva notturna (OSA) e le sue complicazioni
Scritto da Mattia Ravagli
QUANDO IL SONNO NON È RIGENERATIVO!
CERCHIAMO DI SCONFIGGERE QUESTA SINDROME CON L’ALLENAMENTO ED IL CAMBIAMENTO DELLO STILE DI VITA
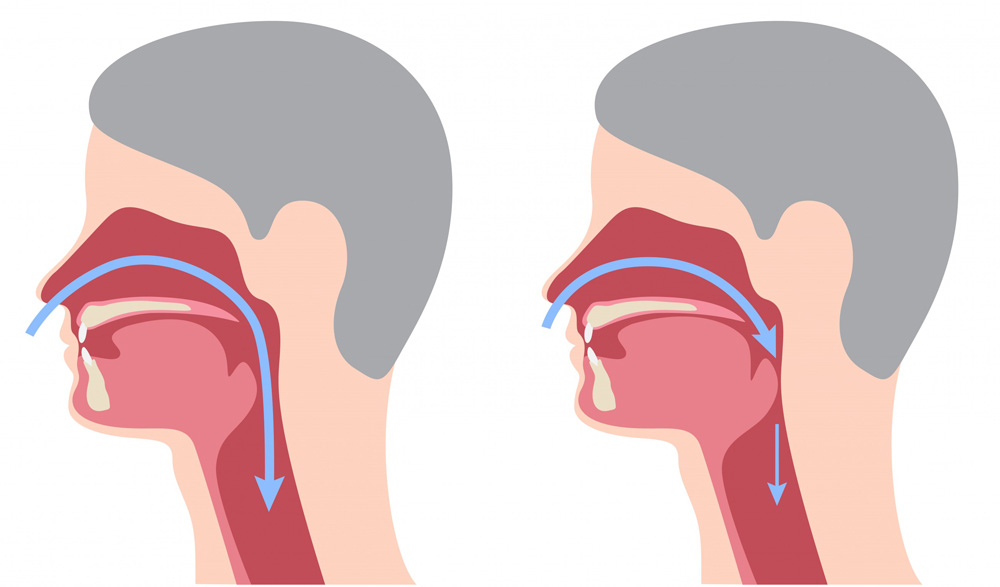
Sempre più frequentemente (e da gente sempre più giovane) sento parlare di sonno disturbato, risvegli notturni, apnee notturne e russamento; una delle principali patologie del sonno è la cosiddetta Apnea Ostruttiva Notturna (OSA); vediamo di fare luce su questa patologia poco conosciuta e molto sottovalutata. Il primo consiglio nel caso si creda di poter soffrire di questa sindrome è quello di interpellare un medico specializzato in medicina del sonno o un altro specialista come neurologo, pneumologo, otorinolaringoiatra, chirurgo maxillofacciale, odontoiatra e altri. L’apnea ostruttiva notturna (OSA) è una condizione clinica cronica molto diffusa caratterizzata dal ricorrere, durante il sonno, di episodi ciclici di ostruzione completa (apnea) o parziale (ipopnea) delle vie aeree superiori per più di 10 secondi, con persistenza dei movimenti toraco-addominali. L’assenza o riduzione del flusso oro-nasale determina un calo di ossigeno (4-3% del valore basale). Al termine degli eventi si verificano risvegli, definiti “arousal elettroencefalografici” (alterazione della struttura del sonno) ed “arousal autonomici” (attivazione del sistema simpatico con temporaneo aumento della pressione arteriosa e frequente tachicardia).
La prevalenza di OSA nella popolazione adulta generale è del 24% della popolazione, circa il 20-30% dei maschi e tra il 10 e 15% nelle donne;in Italia si stima che i pazienti affetti da OSA necessitanti di terapia siano circa un milioneseicentomila. Quando all’OSA si associa la sonnolenza diurna soggettiva ed altri sintomi questa viene definita OSAS (sindrome delle apnee ostruttive durante il sonno (OSAS).
La divisione generale dei principali sintomi si divide in:
• Sintomi Notturni: Russamento abituale e persistente, pause respiratorie nel sonno riferite dal partner (se c’è…), risvegli con sensazione di soffocamento, sonno agitato con numerosi movimenti, poliuria (grande produzione di urine).
• Sintomi Diurni: Sonnolenza, valutata con questionari ad hoc, cefalea, secchezza delle fauci e sensazione di sonno non riposante, astenia, modificazione del tono dell’umore in senso depressivo come disturbi della memoria, difficoltà di concentrazione, irritabilità, perdita di interessi, calo della libido, modificazioni delle abitudini di vita e peggioramento della vita di coppia.
I fattori di rischio si dividono in Fattori propriamente identificati e Fattori potenziali.
I fattori di rischio Propriamente Identificati per l’OSA includono:
• Età: in prevalenza dalla giovane età all’età adulta fino ai 60-70 anni;
• Sesso: due o tre volte più frequente nei maschi rispetto alle femmine (il divario si restringe all’età della menopausa nelle donne);
• Obesità: in entrambi i sessi aumentando progressivamente con l’aumento dell’indice di massa corporea e dei marcatori associati come la Circonferenza del collo e il rapporto vita-fianchi;
• Anomalie craniofacciali e delle vie aeree superiori: anomalie dei tessuti molli craniofacciali e delle vie aeree superiori aumentano la probabilità di sviluppare questa patologia; ad esempio l’anormale dimensione mascellare o mandibolare, un’ampia base craniofacciale, ipertrofia tonsillare e ipertrofia adenoidea.
I fattori di rischio Potenziali invece includono:
• Congestione nasale: aumenta la resistenza all’ingresso di aria dovuta ad una minore pervietà nasale;
• Fumo: ne aumenta il rischio e ne aggrava i sintomi se preesistenti;
• Menopausa: aumenta il rischio soprattutto se vi è un contemporaneo aumento del BMI;
• Storia familiare: potrebbe esserci una predisposizione genetica attraverso diversi fattori anatomofisiologici come ad esempio la struttura craniofacciale.
Dal punto di vista fisiopatologico l’OSA dipende dalla concomitanza di due fattori patologici, uno anatomico caratterizzato da una riduzione del calibro delle vie aeree superiori, l’altro invece è funzionale, derivato da una ridotta attività e perdita di tono dei muscoli dilatatori del faringe, in particolare il genioglosso (muscolo linguare).
Fisiologicamente il sonno rilassa la muscolatura dell’organismo; se vi è un importante perdita del tono muscolare le pareti delle vie aeree superiori vibrano producendo in questo modo il ben noto fenomeno del russamento; in casi gravi si verifica un collasso delle pareti, questo porta l’interruzione completa del respiro. In questa specifica condizione, per motivi di sicurezza, il cervello interrompe il sonno con un brusco risveglio aumentando il tono muscolare, ponendo fine all’apnea, alterando però la qualità del sonno.
Purtroppo chi soffre di OSA molto frequentemente non è consapevole della patologia perché le interruzioni del respiro avvengono durante il sonno e non ci si accorge del breve risveglio causato dal dover inspirare profondamente. Purtroppo al risveglio spesso si ha la sensazione di aver riposato male, di conseguenza si avrà un eccessiva sonnolenza, stanchezza, irritabilità ed altre conseguenze correlate ad una cattiva qualità del sonno. La polisonnografia in laboratorio è lo studio diagnostico basilare quando si sospetta OSA, molto utilizzato anche il test di apnea del sonno a casa (HSAT), ovviamente sarà il medico a scegliere quale strumento utilizzare per la diagnosi e l’elaborazione dei dati e successivamente elaborare la prognosi.
A grandi linee per la diagnosi ci si basa sul numero di eventi di apnea ostruttiva durante il sonno e segni/sintomi di sonno disturbato durante il giorno, ad esempio: 5 o più eventi respiratori prevalentemente ostruttivi (apnee ostruttive e miste, ipopnee o risvegli legati allo sforzo respiratorio) ogni ora di sonno in concomitanza ad uno o più sintomi quali:
• Sonnolenza, stanchezza, sintomi di insonnia,
• Svegliarsi con il respiro trattenendo, ansimando o soffocando,
• Russamento abituale, interruzioni respiratorie o entrambi,
• Ipertensione,
• Disturbi dell’umore,
• Disfunzione cognitiva,
• Malattia coronarica,
• Ictus,
• Insufficienza cardiaca,
• Fibrillazione atriale
• Diabete mellito di tipo 2.
Oppure 15 o più eventi respiratori prevalentemente ostruttivi (apnee, ipopnee o risvegli legati allo sforzo respiratorio) per ora di sonno. Si devono valutare altri fattori che possono essere considerati dei veri e propri campanelli d’allarme per l’OSA, quali:
- BMI elevato
- Circonferenza del collo >43 cm nei maschi, >41 cm nelle femmine,
- Dismorfismi cranio-facciali o anomalie oro-faringee che determinano una riduzione di calibro delle prime vie aeree,
- Presenza di malattie concomitanti come l’ipertensione arteriosa, le malattie cardiovascolari, cerebrali e che riguardano l’apparato respiratorio.
Se si soffre di questa patologia inoltre si ha maggior rischio di:
• Peggiorata funzione diurna, di cognizione e psicologica associandola ad un eccessiva sonnolenza diurna, disattenzione e affaticamento, che possono compromettere la funzionalità quotidiana, indurre o esacerbare i deficit cognitivi.
• Sonnolenza alla guida e incidenti automobilistici, statisticamente gli incidenti automobilistici sono da due a tre volte più comuni tra i pazienti con OSA mettendo a rischio la propria vita e quelle altrui.
• Morbilità cardiovascolare, aumenta il rischio di patologie cardiovascolari tra cui ipertensione sistemica, ipertensione arteriosa polmonare, malattia coronarica, aritmie cardiache, insufficienza cardiaca e ictus.
• Sindrome metabolica e diabete di tipo 2, aumenta la probabilità di sviluppare un’ insulino-resistenza (di conseguenza il diabete di tipo 2) che le cosiddette sindrome metabolica (in particolare quelle legate all’ aumento dei livelli di glucosio e trigliceridi nel sangue) con tutte le ripercussioni di infiammazione, rigidità arteriosa e aterosclerosi che comportano.
• Obesità e malattia fegato grasso non alcolico
• Mortalità, in condizioni di OSA grave non trattata (con frequenza di apnea superiore ai 30 eventi all’ora) hanno un rischio da due a tre volte maggiore di mortalità per tutte le cause sopraelencate rispetto ai soggetti senza OSA.
Per la guarigione è fondamentale ridurre o eliminare le apnee e le ipopnee, migliorare la qualità del sonno e di conseguenza la funzione diurna. I principali obiettivi quindi saranno:
- Modificare e migliorare lo stile di vita
- Riduzione del peso corporeo
- Migliorare il rapporto massa grassa/massa magra
- Riduzione della pressione arteriosa
- Miglioramento del profilo lipidico
- Miglioramento della glicemia
- Miglioramento dell’aspetto fisico (immagine corporea e impatto psicologico più favorevoli).
Per aiutare i nostri utenti a raggiungere questi obiettivi consiglieremo uno stile di vita attivo con 2/3 allenamenti settimanali con i sovraccarichi (a circuito) e possibilmente altrettante sedute Cardiofitness alternando alta e bassa intensità. Dovremo evitare di far svolgere le sedute allenanti nel tardo pomeriggio o nella serata per evitare che l’aumento fisiologico dell’adrenalina durante l’attività intensa peggiori la qualità del sonno.
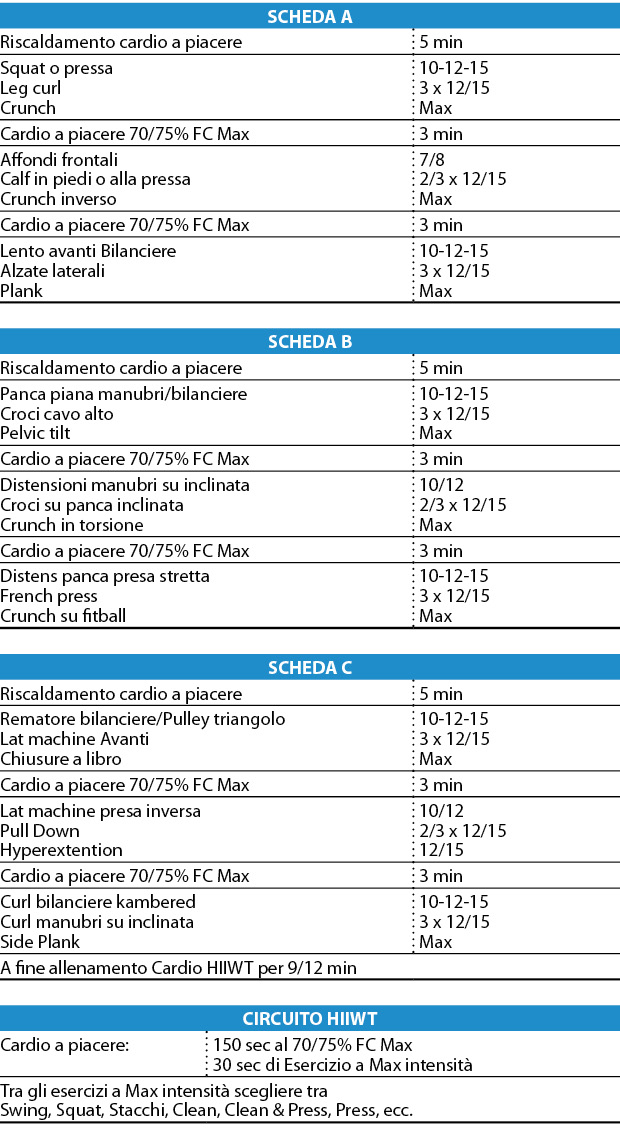
Nei giorni di cardiofitness ci sono 3 alternative:
1. 30/60 min di aerobica (65/70% FC Max)
2. HIIT x 20/25 min con 150 sec al 70% FC Max e scatto di 30 sec
3. PAC tipo tabella:

A fine allenamento 3 min di defaticamento al 60% FC Max, a seguire 2 esercizi per l’addome in superset con 30” di pausa tra un superset e l’altro. L’OSA è una patologia molto seria, poco conosciuta e sicuramente sottovalutata. Considerato che (giustamente) negli ultimi anni la medicina dedica sempre più attenzione all’argomento sarà sicuramente corretto dedicare anche per l’allenamento una maggiore attenzione per limitare o curare questa sindrome, in certi casi, se necessario il medico potrà utilizzare terapie specifiche come apparecchi che aumentano la pressione delle vie aeree (CPAP), dispositivi intra-orali e o nasali ed infine si può ricorrere alla chirurgia.
Lascia un commento
Verifica che tutti i dati nei campi con (*) siano inseriti. Non è permesso l'inserimento di codice HTML.


